Mổ thoát vị đĩa đệm cột sống thắt lưng được biết đến là liệu trình khá nguy hiểm và phổ biến. Vậy khi nào nên mổ?mổ hở, mổ nội soi là gì?cơ chế vận động sau khi mổ?

Khi nào nên mổ thoát vị đĩa đệm cột sống thắt lưng?
Là câu hỏi khá nhức nhối cả bác sĩ lẫn người bệnh.
Thoát vị đĩa đệm cột sống thắt lưng mức độ nhẹ hầu hết được điều trị bằng phương pháp bảo tồn (dùng thuốc, nghỉ ngơi, tập vật lý trị liệu…) là bệnh nhân sẽ dần bình phục. Chỉ với những trường hợp bệnh nặng, điều trị bảo tồn thất bại mới cần xem xét khả năng điều trị bằng phẫu thuật.
Phẫu thuật là phương pháp mà mọi bệnh nhân đều muốn tránh vì lo sợ biến chứng. Cũng chẳng ai muốn động dao động kéo và chịu một vết sẹo trên vùng cột sống, thắt lưng. Nhưng nếu so sánh các nguy cơ với lợi ích, một ca vi phẫu hay nội soi kéo dài không hơn 60 phút vẫn là lựa chọn tốt nhất trong điều trị thoát vị đĩa đệm nặng. Trong các trường hợp khối u chèn ép rễ thần kinh và tuỷ sống thì phẫu thuật loại bỏ chúng là phương pháp duy nhất cần thiết và hiệu quả (nhưng cũng tuỳ thuộc khối u lành tính hay ác tính).
Thoát vị đĩa đệm cột sống thắt lưng mức độ nhẹ hầu hết được điều trị bằng phương pháp bảo tồn (dùng thuốc, nghỉ ngơi, tập vật lý trị liệu…) là bệnh nhân sẽ dần bình phục. Chỉ với những trường hợp bệnh nặng, điều trị bảo tồn thất bại mới cần xem xét khả năng điều trị bằng phẫu thuật.
Phẫu thuật là phương pháp mà mọi bệnh nhân đều muốn tránh vì lo sợ biến chứng. Cũng chẳng ai muốn động dao động kéo và chịu một vết sẹo trên vùng cột sống, thắt lưng. Nhưng nếu so sánh các nguy cơ với lợi ích, một ca vi phẫu hay nội soi kéo dài không hơn 60 phút vẫn là lựa chọn tốt nhất trong điều trị thoát vị đĩa đệm nặng. Trong các trường hợp khối u chèn ép rễ thần kinh và tuỷ sống thì phẫu thuật loại bỏ chúng là phương pháp duy nhất cần thiết và hiệu quả (nhưng cũng tuỳ thuộc khối u lành tính hay ác tính).
.jpg)
Không phải bất cứ thoát vị đĩa đệm nào tại vùng thắt lưng đều bắt buộc điều trị mổ. Nếu bác sĩ chỉ định đúng, thường mang lại kết quả cao và thoả mãn được mong đợi của người bệnh. Ngược lại, sẽ dẫn đến hiệu quả điều trị thấp, nhiều biến chứng, liệt người, thậm chí tử vong.
Hiện có hai phương pháp được coi là chính thống trong điều trị thoát vị đĩa đệm được thực hiện hàng ngày tại nhiều bệnh viện lớn, là mổ vi phẫu và mổ nội soi. Hai phương pháp này là phẫu thuật xâm lấn tối thiểu, phổ biến nhất trên thế giới hiện nay.
Trên thực tế không phải bệnh nhân nào cũng có thể được bác sĩ chỉ định mổ. Khi gặp bệnh nhân quá yếu, tuổi cao, có bệnh toàn thân như tim mạch, tiểu đường nặng, hoặc thoái hoá cột sống quá nặng thì không thể điều trị bằng phẫu thuật được vì rất dễ gặp biến chứng khi gây mê và trong quá trình mổ.
Nhưng có lúc chỉ mổ mới thoát
Điều này còn tuỳ thuộc chỉ định của bác sĩ là đúng hay không. Hiện nay, loại thoát vị đĩa đệm mà việc chỉ định mổ đem lại kết quả cao nhất là thoát vị lồi rất lớn chèn ép trực tiếp rễ thần kinh, hoặc vỡ vào lỗ thần kinh, đôi khi khối thoát vị chui vào trong ống sống chèn ép chùm đuôi ngựa ảnh hưởng nhiều đến cảm giác và vận động. Đối với những trường hợp này, khả năng hồi phục chức năng của thần kinh và cột sống đến 80 – 90%. Những thoát vị nhẹ hoặc chưa chèn ép rễ thần kinh hoặc chèn ép không nhiều, nếu đặt chỉ định phẫu thuật giai đoạn này thì hiệu quả hầu như không đáng kể.
Chỉ định mổ bao giờ cũng phải dựa vào hai tiêu chuẩn chính là triệu chứng lâm sàng và kết quả chụp cộng hưởng từ (MRI) cột sống ngực và thắt lưng.
Chỉ định mổ bao giờ cũng phải dựa vào hai tiêu chuẩn chính là triệu chứng lâm sàng và kết quả chụp cộng hưởng từ (MRI) cột sống ngực và thắt lưng.
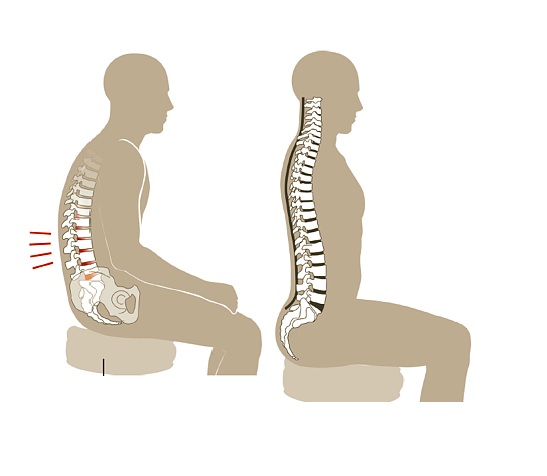
Đôi lúc, chính người thầy thuốc cũng rất phân vân giữa chỉ định mổ hay điều trị bằng thuốc và vật lý trị liệu. Như khối thoát vị còn nhỏ, chưa gây đau đớn nhiều nên chưa đáng để phẫu thuật, hoặc khối thoát vị lớn trên MRI nhưng không ảnh hưởng nhiều trên lâm sàng, thì có nên mổ hay không? Những trường hợp này cần đến sự tư vấn của bác sĩ chuyên khoa để chọn lựa biện pháp tối ưu.
Thật ra, điều trị nội khoa không thể làm khối thoát vị biến mất hay đưa đĩa đệm trở lại vị trí cũ. Cái ranh giới mong manh này nhiều khi làm bệnh nhân có tâm lý đang phải chờ khối thoát vị lồi nhiều hơn để mổ một lần cho có kết quả tốt, nên tư vấn của bác sĩ chuyên khoa là vô cùng cần thiết.
Mổ hở thoát vị đĩa đệm cột sống thắt lưng
Mổ hở thoát vị đĩa đệm cột sống thắt lưng là phương pháp điều trị thoát vị đĩa đệm để can thiệp trong các trường hợp nghiêm trọng của bệnh thoát vị đĩa đệm.
Bệnh nhân được đặt nằm sấp, gây mê toàn thân nội khí quản. Vị trí thoát vị đĩa đệm được xác định. Bác sĩ sẽ rạch vết mổ vừa đủ để thao tác. Vòng xơ phía trước đĩa đệm được cắt. Đĩa đệm thừa sẽ được cắt bỏ. Những vùng chèn ép tủy, rễ,… cũng được xử lí để chấm dứt tình trạng chèn ép.
Bệnh nhân được đặt nằm sấp, gây mê toàn thân nội khí quản. Vị trí thoát vị đĩa đệm được xác định. Bác sĩ sẽ rạch vết mổ vừa đủ để thao tác. Vòng xơ phía trước đĩa đệm được cắt. Đĩa đệm thừa sẽ được cắt bỏ. Những vùng chèn ép tủy, rễ,… cũng được xử lí để chấm dứt tình trạng chèn ép.
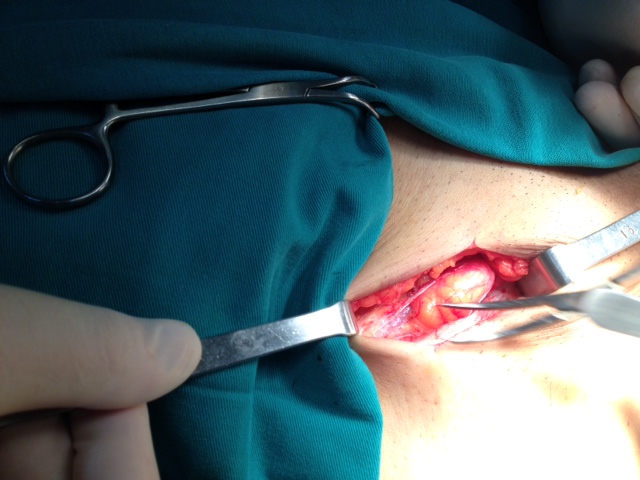
Ưu điểm của phương pháp mổ hở
Giải phóng được khu vực chèn ép thần kinh nhanh chóng, mở rộng ống sống.
- Nhiều bệnh tích được lấy bỏ ra khỏi cơ thể như khối thoát vị, chồi xương, những dây chằng bị tổn thương nặng. Điều mà các phương pháp nội khoa không trực tiếp can thiệp được.
- Có thể phục hồi được chiều cao của đĩa đệm bằng vật liệu thay thế, xương tự thân, đĩa đệm nhân tạo.
- Có thể can thiệp giữ vững cột sống bằng nẹp, vít,…
- Chấm dứt cơn đau do thoát vị đĩa đệm.
Hạn chế của phương pháp mổ hở
Tương tự như những phương pháp can thiệp xâm lấn khác, điều trị thoát vị đĩa đệm bằng phương pháp mổ hở có những hạn chế như:
- Biến chứng nhiễm trùng sau mổ.
- Cơn đau sau mổ tăng lên do tái phát.
- Rễ thần kinh bị dính.
- Liệt do tổn thương thần kinh không thể phục hồi.
- Nặng nhất là tử vong do các biến chứng trên. (tỷ lệ rất thấp)
- Biến chứng nhiễm trùng sau mổ.
- Cơn đau sau mổ tăng lên do tái phát.
- Rễ thần kinh bị dính.
- Liệt do tổn thương thần kinh không thể phục hồi.
- Nặng nhất là tử vong do các biến chứng trên. (tỷ lệ rất thấp)
Mổ nội soi thoát vị đĩa đệm cột sống thắt lưng
Được kế thừa từ y học thế giới trong lĩnh vực điều trị thoát vị đĩa đệm cột sống bằng phẫu thuật ít xâm lấn Phẫu thuật nội soi thoát vị đĩa đệm thắt lưng cho hiệu quả cao, xâm lấn tối thiểu, không chảy máu, giảm thiểu sang chấn, người bệnh có thể đứng dậy đi lại chỉ vài giờ sau mổ và xuất viện ngay trong ngày.
Hiện tại, có hai đường tiếp cận chính để thực hiện phẫu thuật nội soi điều trị thoát vị đĩa đệm thắt lưng là đường qua lỗ liên hợp (đường bên) và đường liên bản sống (đường sau). Đường thứ nhất thích hợp cho các trường hợp thoát vị đĩa đệm ngực và thắt lưng cao, từ L4-5 trở lên; Đường thứ hai phù hợp cho thoát vị đĩa đệm ở tầng thấp nhất là L5-S1 và L4-5.
Hiện tại, có hai đường tiếp cận chính để thực hiện phẫu thuật nội soi điều trị thoát vị đĩa đệm thắt lưng là đường qua lỗ liên hợp (đường bên) và đường liên bản sống (đường sau). Đường thứ nhất thích hợp cho các trường hợp thoát vị đĩa đệm ngực và thắt lưng cao, từ L4-5 trở lên; Đường thứ hai phù hợp cho thoát vị đĩa đệm ở tầng thấp nhất là L5-S1 và L4-5.
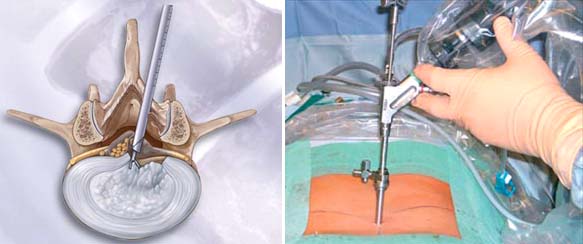
Đối với đường mổ qua lỗ liên hợp, phương thức gây vô cảm cho bệnh nhân thường được các bác sĩ Mỹ và Hàn quốc (những quốc gia áp dụng nhiều nhất) sử dụng là gây tê tại chỗ. Còn mổ qua đường liên bản sống, bệnh nhân thường được gây tê ngoài màng cứng hoặc gây mê. Khi gây mê, sẽ thuận lợi hơn cho kỹ thuật viên phẫu thuật vì bệnh nhân nằm im, dễ thao tác trong quá trình mổ. Dù vậy theo khuyến cáo, gây mê là quá trình có mức độ xâm lấn cao hơn nhiều so với gây tê tại chỗ hoặc gây tê ngoài màng cứng.
Bệnh nhân được mổ nội soi cột sống sẽ nằm sấp trên bàn mổ, đầu quay sang một bên nhìn vào màn hình đang quay cảnh mổ cho chính mình. Những người "yếu bóng vía" không muốn theo dõi ca mổ sẽ được yêu cầu cho xem một đoạn phim tình cảm yêu thích.
Khi nội soi từ đường qua lỗ liên hợp, một kim sẽ được chích vào đĩa đệm qua da từ phía bên hông, vừa để gây tê, vừa dẫn đường cho các dụng cụ khác. Da được rạch ngay chỗ chích kim khoảng 7 mm rồi luồn một cây thông và ống thao tác vào. Một đường hầm được mở thông từ ngoài vào tới đĩa đệm.
Đối với nội soi đường liên bản sống, da được rạch ở giữa lưng, cây nong và ống thao tác được đưa vào tới dây chằng vàng. Sau khi cắt dây chằng vàng, ống nội soi được đưa trực tiếp vào ống sống và các thao tác còn lại gần giống như mổ hở hoặc mổ vi phẫu thuật.
Các dụng cụ tạo đường hầm của Yeung được thiết kế vừa tạo được một đường hầm, vừa có chỗ để làm việc lại vừa che chắn được cho rễ thần kinh, ngăn ngừa dụng cụ mổ gây thương tổn cho rễ thần kinh. Ống nội soi được đưa vào qua đường hầm. Nhân nhầy và khối thoát vị được lấy đi bằng các dụng cụ gắp, cắt hoặc làm rã ra bằng điện cao tần. Sau cùng thì toàn bộ rễ thần kinh và các cấu trúc khác được quan sát tỉ mỉ trước khi kết thúc.
Bệnh nhân được mổ nội soi cột sống sẽ nằm sấp trên bàn mổ, đầu quay sang một bên nhìn vào màn hình đang quay cảnh mổ cho chính mình. Những người "yếu bóng vía" không muốn theo dõi ca mổ sẽ được yêu cầu cho xem một đoạn phim tình cảm yêu thích.
Khi nội soi từ đường qua lỗ liên hợp, một kim sẽ được chích vào đĩa đệm qua da từ phía bên hông, vừa để gây tê, vừa dẫn đường cho các dụng cụ khác. Da được rạch ngay chỗ chích kim khoảng 7 mm rồi luồn một cây thông và ống thao tác vào. Một đường hầm được mở thông từ ngoài vào tới đĩa đệm.
Đối với nội soi đường liên bản sống, da được rạch ở giữa lưng, cây nong và ống thao tác được đưa vào tới dây chằng vàng. Sau khi cắt dây chằng vàng, ống nội soi được đưa trực tiếp vào ống sống và các thao tác còn lại gần giống như mổ hở hoặc mổ vi phẫu thuật.
Các dụng cụ tạo đường hầm của Yeung được thiết kế vừa tạo được một đường hầm, vừa có chỗ để làm việc lại vừa che chắn được cho rễ thần kinh, ngăn ngừa dụng cụ mổ gây thương tổn cho rễ thần kinh. Ống nội soi được đưa vào qua đường hầm. Nhân nhầy và khối thoát vị được lấy đi bằng các dụng cụ gắp, cắt hoặc làm rã ra bằng điện cao tần. Sau cùng thì toàn bộ rễ thần kinh và các cấu trúc khác được quan sát tỉ mỉ trước khi kết thúc.
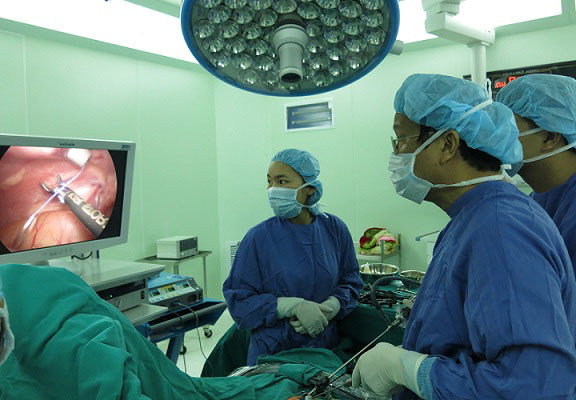
Sau khi xác định được là rễ thần kinh và bao rễ thần kinh đã được giải phóng hoàn toàn, tất cả các dụng cụ được rút ra, vết mổ được băng lại chứ không cần khâu. Toàn bộ quá trình mổ khoảng 30 phút. Sau mổ người bệnh nằm nghỉ vài giờ là đã có thể đi lại được. Tuy nhiên, để an toàn, trong 24 giờ đầu người bệnh nên nghỉ ngơi, tránh vận động mạnh.
Đến nay, mổ nội soi đã có một số cải tiến. Sự phát triển của công nghệ khoan mài cao tốc đã làm thay đổi một số nét cơ bản của kỹ thuật: Tốc độ khoan được nâng lên, độ rung khi mài giảm nên sang chấn các mô xung quanh và sang chấn cho ống nội soi không nhiều, có thể dễ dàng dùng khoan mài cắt đi một phần xương giúp cho việc lấy các mảnh vỡ của khối thoát vị đã di lệch trở nên đơn giản hơn.
Phẫu thuật nội soi thoát vị đĩa đệm cột sống thắt lưng đã được áp dụng khắp thế giới. Việt Nam triển khai lần đầu tiên vào năm 2007 tại Trung tâm EXSON, nội soi bằng cả 2 đường đã trở thành phẫu thuật thường quy, thay thế hầu hết các phương pháp phẫu thuật thoát vị đĩa đệm cột sống thắt lưng khác. Một số nơi khác cũng áp dụng kỹ thuật này nhưng thường chỉ tiến hành mổ theo một đường vào qua lỗ liên hợp hoặc đường liên bản sống.
Cơ chế vận động sau mổ
1. Trong thời gian nằm viện:
Từ ngày thứ 3 có thể đứng dậy với sự trợ giúp của y tá và sự hướng dẫn của nhân viên vật lý trị liệu.
– Để đứng lên: trong khi đang ở tư thế nằm, co chân lại, xoay nghiêng sang một bên, chân rời khỏi thành giường, đồng thời dùng tay đẩy người lên, rồi đứng thẳng lên.
– Để nằm xuống: làm ngược lại với tư thế đứng lên.
– Để đứng lên: trong khi đang ở tư thế nằm, co chân lại, xoay nghiêng sang một bên, chân rời khỏi thành giường, đồng thời dùng tay đẩy người lên, rồi đứng thẳng lên.
– Để nằm xuống: làm ngược lại với tư thế đứng lên.
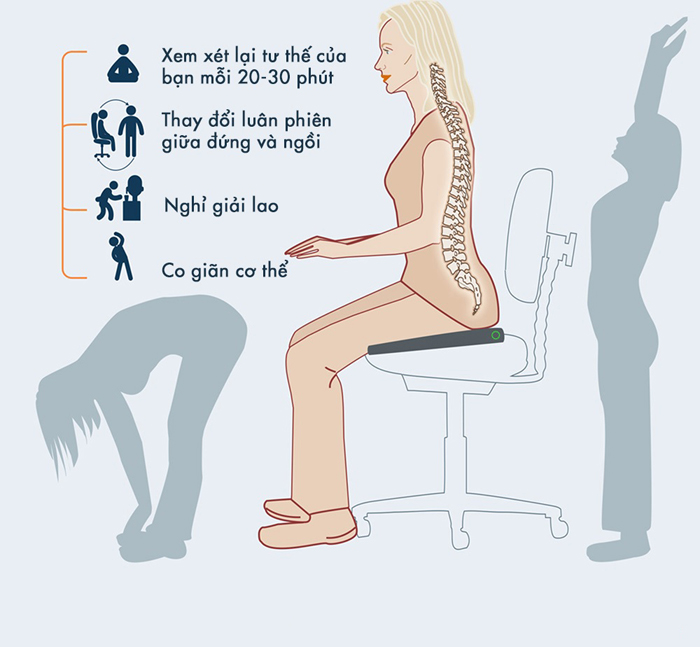
Trong 4 ngày đầu nên tránh ngồi lâu, tuy nhiên có thể ngồi khi thay đổi tư thế và đi vệ sinh.
Phải đi lại đều đặn. Không ở trên giường suốt ngày, như đi dạo, ra khỏi phòng, nếu có thể. Thử đi lên hay xuống cầu thang, nếu không có điều kiện tập phục hồi chức năng, thì chú ý một vài lời khuyên sau: như không nên gắng sức, cần phải tránh vận động mạnh làm xuất hiện những dấu hiệu như mệt mỏi hay đau.
2. Trong thời gian dưỡng bệnh tại nhà:
– Phải nghỉ làm việc trong vòng 4 tuần. Như vậy phải chuẩn bị làm việc trở lại sau giai đoạn này. cũng như vậy trong thời gian dưỡng bệnh không nên chỉ ở trên giường hay không làm gì cả. nếu cần có thể xin lời khuyên của bác sỹ vật lý trị liệu.
– Trong thời gian chờ đợi nên biết rằng:
– Trong thời gian chờ đợi nên biết rằng:
- Cần phải đi lại đều đặn
- Cần phải ngồi dậy đều đặn. đầu tiên để ăn uống, rồi càng ngày càng tăng.
- Hoạt động cũng sẽ phải tăng dần dần. Không quá thận trọng, không mang vác nặng, không làm những cử động với biện độ lớn của lưng. dần dần những vận động hàng ngày trở lại như đi lại, bơi, nấu ăn, nội trợ, lái ô tô từ sau một vài tuần.
– Tuy nhiên những hoạt động thể lực nên tránh như thể thao trong vòng 3 tháng, đẩy máy hút bụi tránh trong vòng 1 tháng, đi xe ô tô đường dài trong vòng 2 tháng…
– Vấn đề quan trọng là để điều trị tốt nhất không nên không hoạt động.
– Vấn đề quan trọng là để điều trị tốt nhất không nên không hoạt động.

Bác Sỹ Nguyễn Cảnh Chương - PGĐ khoa chuẩn đoán trước sinh, BV Phụ sản Hà Nội. Chuyên Gia tư vấn của nhãn hàng Thảo Dược Củ Gai An Thái Phương
ĐỂ LẠI THÔNG TIN BÁC SỸ SẼ GỌI LẠI CHO BẠN
Hoặc gọi ngay đến số bác sĩ ✆ 033. 249. 6789 /Nếu cần tư vấn gấp
BÀI VIẾT ĐỌC NHIỀU
-
Bà bầu bị tê tay: Nguyên nhân và cách điều trị hiệu quả
Qúa trình mang thai khiến mẹ bầu gặp một số rắc rối và khó chịu. Một trong số đó phải kể đến là bà bầu bị tê tay thườ... -
Dấu hiệu sảy thai 3 tháng đầu, mẹ bầu nào cũng phải biết
Nhận biết các dấu hiệu sảy thai 3 tháng đầu giúp mẹ bầu chủ động bảo vệ thai kỳ. Đồng thời, khi có triệu chứng khác t... -
Que thử thai có chính xác không? Chuyên gia tư vấn cụ thể
Nhiều chị em nôn nóng có thai, khi nhìn vào kết quả của que thử thai đều băn khoăn không biết que thử thai có chính x... -
Có thai có ra máu không?
Nhiều chị em mang thai lần đầu rất băn khoăn không biết, có thai có ra máu không. Người thì bảo có, người thì bảo khô... -
Vì sao bà bầu đau bụng dưới khi mang thai tuần đầu?
Nhiều chị em mới đậu thai đã gặp hiện tượng đau bụng dưới khi mang thai tuần đầu. Vì sao lại dẫn tới hiện tượng này v... -
Sau chuyển phôi không có dấu hiệu gì, phải làm sao?
Nhiều chị em thực hiện thụ tinh trong ống nghiệm rất lo lắng vì sau chuyển phôi không có dấu hiệu gì. Vậy điều này có... -
Chi phí khám thai hết bao nhiêu tiền?
Chi khí khám thai hết bao nhiêu tiền là thắc mắc của nhiều mẹ bầu. Việc biết rõ số tiền phải chi trả khi đi khám thai... -
Vì sao trà thảo dược củ gai được nhiều mẹ bầu yêu thích, tin dùng?
Trà thảo dược củ gai tự hào là SẢN PHẨM AN THAI SỐ 1 tại Việt Nam được nhiều mẹ bầu yêu thích, tin dùng. -
Rau tiền đạo-tất cả những điều mẹ bầu cần biết
Bà bầu bị rau tiền đạo trong thai kỳ không thể chủ quan. Nhiều trường hợp phải cấp cứu sản khoa mới có thể cứu được m... -
Động thai có nguy hiểm không: Chuyên gia sản khoa tư vấn cho mẹ bầu
PGS.TS.BS Lưu Thị Hồng - chuyên gia đầu ngành sản khoa của Việt Nam đã có những trả lời chi tiết cho mẹ bầu biết "độn...
TÌM KIẾM
CHÚNG TÔI TRÊN FACEBOOK
BÀI VIẾT ĐỌC NHIỀU
-
Bà bầu bị tê tay: Nguyên nhân và cách điều trị hiệu quả
Qúa trình mang thai khiến mẹ bầu gặp một số rắc rối và kh... -
Dấu hiệu sảy thai 3 tháng đầu, mẹ bầu nào cũng phải biết
Nhận biết các dấu hiệu sảy thai 3 tháng đầu giúp mẹ bầu c... -
Que thử thai có chính xác không? Chuyên gia tư vấn cụ thể
Nhiều chị em nôn nóng có thai, khi nhìn vào kết quả của q... -
Có thai có ra máu không?
Nhiều chị em mang thai lần đầu rất băn khoăn không biết, ... -
Vì sao bà bầu đau bụng dưới khi mang thai tuần đầu?
Nhiều chị em mới đậu thai đã gặp hiện tượng đau bụng dưới... -
Sau chuyển phôi không có dấu hiệu gì, phải làm sao?
Nhiều chị em thực hiện thụ tinh trong ống nghiệm rất lo l... -
Chi phí khám thai hết bao nhiêu tiền?
Chi khí khám thai hết bao nhiêu tiền là thắc mắc của nhiề... -
Vì sao trà thảo dược củ gai được nhiều mẹ bầu yêu thích, ...
Trà thảo dược củ gai tự hào là SẢN PHẨM AN THAI SỐ 1 tại ... -
Rau tiền đạo-tất cả những điều mẹ bầu cần biết
Bà bầu bị rau tiền đạo trong thai kỳ không thể chủ quan. ... -
Động thai có nguy hiểm không: Chuyên gia sản khoa tư vấn ...
PGS.TS.BS Lưu Thị Hồng - chuyên gia đầu ngành sản khoa củ... -
Chọn mua quà TẾT: Nấm Chaga món quà cho sức khỏe
Nấm Chaga Nga trở thành món quà biếu Tết trang trọng, đẳn... -
Tại sao tôi chọn dùng Thảo dược củ gai an thai?
Cùng đặt Thảo dược củ gai an thai và Củ gai tươi lên bàn ... -
Mẹ bầu đã biết củ gai chống sảy thai hiệu quả như thế nào?
Nếu bạn đang chuẩn bị làm mẹ, mang thai và sinh nở, bạn c... -
TẶNG QUÀ: Những Bí Kíp Vàng để có một thai kỳ khỏe mạnh –...
Nhãn hàng Trà thảo dược củ gai An Thái Phương trân trọng ... -
Trà Thảo Dược Củ Gai hỗ trợ Sau Chuyển Phôi giúp thai bám...
Các thông tin về thụ tinh trong ống nghiệm luôn được các ... -
Tụ dịch dưới màng đệm và những điều mẹ bầu cần biết
Tụ dịch dưới màng đệm thường hay xảy ra trong quá trình m... -
Động thai bao lâu thì hết? Làm gì khi bị động thai?
Cảnh báo nguy cơ sảy thai khi bị động thai nặng. Động tha... -
Mẹ bầu bong màng nuôi nguy cơ sảy thai cao
Bong màng nuôi là một hiện tượng xảy ra khá nhiều hiện na... -
Độ mờ da gáy 1mm, 1.2mm, 1.5mm đến 2mm có bình thường không?
Độ mờ da gáy là một vấn đề được rất nhiều người quan tâm ... -
Độ mờ da gáy 1.8 mm có bình thường không?
Độ mờ da gáy 1.8mm có bình thường không là câu hỏi khiến ... -
Củ gai bán ở đâu là chất lượng nhất hả các mẹ?
Nếu các bạn thực hiện tìm kiếm trên google với từ khóa: "... -
Lịch Khám Thai Và Địa Chỉ Phòng Khám Thai Tốt Nhất Hà Nội...
Lịch khám thai và siêu âm 2d,3d,4d định kỳ . Các xét nghi... -
Công dụng của củ gai là gì? Nên uống củ gai trong bao lâu?
Củ gai là một loại thảo dược rất lành tính . Vì vậy có th... -
Cây củ gai và bài thuốc an thai từ củ gai, rễ cây gai
Rễ cây gai là một vị thuốc an thai quan trọng, đã được sử... -
Mang thai có được làm tóc không?
Bà bầu làm tóc có ảnh hưởng đến thai nhi hay không? Nguy ... -
Bà Bầu Bị Ra Dịch Khi Mang Thai Phải Làm Sao?
Trong thời kì mang thai, do sự thay đổi của một số hoóc-m... -
Trà Thảo Dược Củ Gai hỗ trợ phòng ngừa Mang thai ngoài tử...
Thai ngoài tử cung là biến chứng bệnh vô cùng nguy hiểm c... -
Đau Bụng Khi Mang Thai Và Những Điều Mẹ Bầu Cần Biết
Đau bụng khi mang thai là triệu chứng mà các bà bầu thườn... -
Hiện tượng bóc tách túi thai khi mang thai
Bong nhau thai, bóc tách túi thai xảy ra khi một phần hoặ... -
Dấu hiệu sảy thai tự nhiên và dọa sảy thai đe dọa tính mạ...
Sảy thai là chuyện không mong muốn và mất nhiều thời gian... -
Ra máu khi mang thai, nguy hiểm "rình rập" mẹ bầu
Ra máu khi mang thai là một hiện tượng phổ biến khi mang ... -
Trà Thảo Dược Củ Gai hỗ trợ mẹ bầu Mang thai 3 tháng đầu
Đối với phụ nữ mang thai 3 tháng đầu được coi là giai đoạ... -
Trà Thảo Dược Củ Gai hỗ trợ điều trị Tụ Dịch Dưới Màng Nuôi
Tụ dịch dưới màng nuôi là gì? Đây là hiện tượng rất phổ b... -
Dọa sảy thai là gì? Nguyên nhân cách phòng và điều trị
Dọa sảy thai là hiện tượng thường gặp khi mang thai ở 3 t... -
Động thai là gì? Cách xử trí khi bị động thai cho bà bầu
Động thai là gì ? Những nguyên nhân dẫn đến động thai và ... -
Củ gai tươi có tác dụng gì đối với phụ nữ mang thai?
Củ gai tươi là một bài thuốc cho bà bầu có tác dụng an th...














































